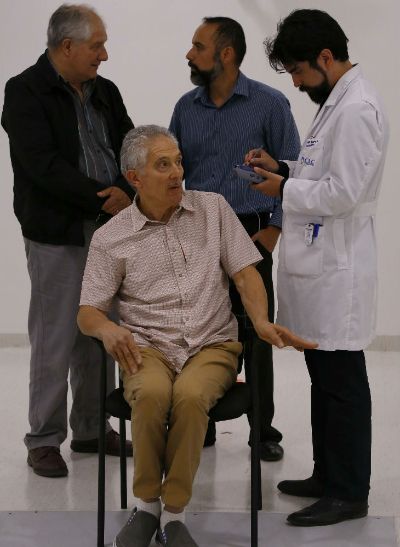
El miércoles 28 de febrero recién pasado fue un verdadero hito para los académicos de la Facultad de Medicina Rómulo Fuentes, investigador del Instituto Milenio de Neurociencia Biomédica (BNI), del Núcleo Milenio de Trastornos Neuropsiquiátricos (NuMIND), y miembro del Departamento de Neurociencias de la Facultad de Medicina, y David Aguirre-Padilla, académico de la Unidad de Neurología y Neurocirugía del Campus Centro, también del BNI y neurocirujano tanto en Clínica Las Condes (CLC) como en el Hospital San Borja Arriarán.
Ese día los académicos, junto al equipo clínico multidisciplinario del Programa de Neurocirugía Funcional en Trastornos del Movimiento de Clínica Las Condes, le cambiaron la vida a un paciente de 71 años aquejado desde hace 13 de Enfermedad de Parkinson, mal que le afectó principalmente la marcha y el equilibrio, por lo que podía movilizarse con pasos cortos y dificultosos sólo dentro de su casa y siempre asistido.
Ese miércoles, encendieron el dispositivo implantado en CLC por el doctor Aguirre-Padilla sobre su médula espinal, con el fin de que emita pulsos eléctricos que devuelvan el control del uso de las extremidades. Y a media tarde, luego de una serie de pruebas buscando la frecuencia adecuada, el paciente se paró de su silla, caminó tres metros hasta un cono y se devolvió, sin dificultades ni tropiezos.
“Fue realmente espectacular. Sin la estimulación del dispositivo, el paciente tenía mucha dificultad para caminar y especialmente para efectuar cambios en la dirección de la marcha. Ese día probamos distintas combinaciones de parámetros de estimulación con resultados variables. Y ocurrió que inesperadamente, durante una pausa nuestro paciente se paró solo, caminó, se devolvió y se sentó sin problemas. 'Es que quería caminar, nos dijo. Quedamos muy impresionados”, explicó el doctor Fuentes.
“Luego seguimos repitiendo estas pruebas, y siguió mostrando que podía caminar sin complicaciones”, añadió el doctor Aguirre Padilla. “De esta manera, se convierte en el primer paciente en Chile que ha logrado retomar su movilidad gracias a la neuroestimulación medular eléctrica, y el 34 en el mundo”.
“Lo importante de este caso es que no sólo es pionero en el país, sino que un verdadero hito en la medicina traslacional chilena, ya que esta nueva terapia de neuromodulación aplicada en pacientes está basada en investigaciones originales realizadas en modelos animales de la enfermedad de Parkinson por los doctores Miguel Nicolelis, de la Universidad de Duke, y Rómulo Fuentes, quien trabajó con Nicolelis en su laboratorio”, acotó.
La terapia
La neuroestimulación medular consiste en la instalación –mediante una compleja cirugía- de una placa con 16 electrodos sobre la médula espinal, la que estimula con impulsos eléctricos a las neuronas que llevan la información desde las piernas hacia el cerebro, de manera que el paciente pueda retomar el control de sus extremidades inferiores, afectadas por el Parkinson, y volver a caminar.
Esa paleta funciona gracias a un generador de impulsos interno que se pone también subcutáneamente, ya sea en la espalda, zona abdominal o glútea, que es el que se enciende una vez que el paciente se ha recuperado de la intervención quirúrgica. Luego de ello, los investigadores y médicos clínicos buscan la frecuencia eléctrica ideal que le va a servir al paciente –puesto que es diferente para cada persona-, quien reporta en primer término una sensación de “hormigueo” en las piernas, para finalmente intentar pasar la prueba estandarizada de marcha ya descrita. Estos avances fueron descritos por el doctor Rómulo Fuentes a partir de su línea de investigación en el modelo de enfermedad de Parkinson, en la que ha estudiado el efecto de usar estos electrodos para mejorar los problemas de marcha, los cuales ya se indicaban a pacientes con dolor crónico.
Ambos expertos son enfáticos en señalar que esta nueva técnica “no es la panacea contra el Parkinson”, sino que es útil sólo en una fracción de los pacientes aquejados de esta enfermedad, como son quienes tienen dificultad para caminar, y que ya no responden al tratamiento farmacológico habitual para este síntoma, como es el uso del medicamento Levodopa.
Por lo mismo, el doctor Aguirre-Padilla –quien se integró al equipo científico de nuestro plantel interesado en investigar tanto esta técnica como la de la estimulación cerebral profunda o DBS, sigla de “Deep Brain Stimulation”- seleccionó, junto a su equipo de neurólogos y fisiatras entre cientos de pacientes que llegaron tanto a Clínica Las Condes como al Hospital Clínico San Borja Arriarán, atraídos por la neuroestimulación medular luego de que fuera difundida por los medios de comunicación masivos a mediados de 2017 gracias a las investigaciones realizadas por el doctor Fuentes.
De esta forma, buscó a quienes cumplieran con todos los criterios de inclusión en términos de parámetros físicos, clínicos e incluso sicológicos para enfrentar esta intervención. Una vez seleccionado, el enfermo fue operado a comienzos de febrero en Clínica Las Condes, de donde fue dado de alta tres días después, y el 28 del mismo mes acudió al laboratorio de marcha de ese recinto asistencial, donde se realizó el encendido de su neuroestimulador.
“Este implante queda encendido de manera continua, tiene una duración garantizada de aproximadamente nueve años y, en el caso del modelo en particular que usamos en esta ocasión, el paciente deberá recargarlo cada semana mediante un cargador que cuelga de un cinturón, por lo que la carga se realiza por sobre la piel sin causar ninguna molestia”, explicó el doctor Aguirre Padilla. A ello, agrega que el paciente ahora comenzará una fase de rehabilitación kinesiológica, con lo que espera que pronto retomará sus actividades normales.
Una de las limitantes para el acceso a este dispositivo es su costo: 19 millones de pesos, sin considerar los gastos clínicos, y que en este caso fueron asumidos por el paciente y su familia. “Pasa lo mismo en el caso de la DBS, que se usa en el caso de los pacientes de Parkinson que ven afectada principalmente la movilidad de sus manos, brazos y piernas de manera fluctuante, refractarios al uso de Levodopa, y también en algunos pacientes con distonía generalizada y focal. Gracias a los espectaculares resultados que muestra la instalación de estos estimuladores eléctricos, esta vez en zonas profundas del cerebro, los pacientes recuperan funcionalidad notablemente, pero los dispositivos cuestan 28 millones de pesos. Esa fue una gran lucha de casi cinco años que dimos con mi equipo y con el apoyo desde diversas áreas en el servicio público de salud, en base a la sólida evidencia mundial que se ha publicado acerca de sus beneficios, y así logramos obtener fondos para el proyecto piloto de cirugía para la Enfermedad de Parkinson, e incluir la distonía generalizada en el tercer decreto de la ley 20.850 o Ricarte Soto, por lo que durante este año por fin comenzaremos a realizar cirugías de neuromodulación de alto costo financiadas por el Estado en el sistema público", detalló.